Fræðsla

Gera harða endurræsingu á heyrnartækjum

Magnesíum

Hvað er neyðargetnaðarvarnarpilla?

Nokkur mikilvæg atriði um sýklalyf

Bætt líðan með einföldum hætti

Góðgerlar og mikilvægi þeirra

Næring og andleg heilsa

Ráðleggingar um mataræði eftir efnaskiptaaðgerð
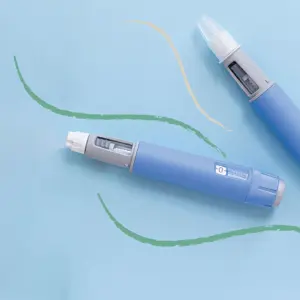
Ozempic og Wegovy

Þyngdarstjórnunarlyf og mataræði

Hemóglóbín / járn

D-vítamín

Einkenni skjánotkunar
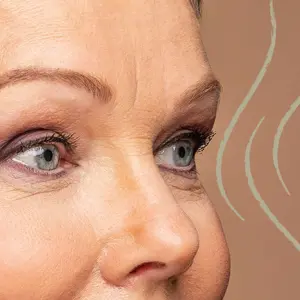
Þurr augu

Þvagsýrugigt
Húð barna
Hreyfing á meðgöngu | 3 einföld ráð

Grindarbotninn eftir fæðingu | 3 ráð til að tengjast grindarbotninum